
Problemy z odnową kości mogą wystąpić u nas już po 30. roku życia. Jednak naturalne zmiany w strukturze kości pojawiające się z wiekiem nie zawsze oznaczają, że doprowadzą one do choroby, jaką jest osteoporoza. W artykule opowiadamy o tym, jak wesprzeć zdrowie kości i zmniejszyć ryzyko ich złamań.
Kości człowieka to żywa tkanka. Cały czas zachodzą w niej procesy rozpadu starych “części” i tworzenia się nowych. Jednak z wiekiem kości zaczynają tracić na swojej gęstości i sile. Jest to wynik naturalnych zmian w procesach regeneracyjnych oraz równowadze między rozpadem a tworzeniem nowej tkanki kostnej.
Już po osiągnięciu 30. roku życia proces tworzenia nowej tkanki kostnej zwalnia, zaczyna przeważać proces rozpadu. Najbardziej gwałtowny spadek gęstości kości i ich masy u kobiet następuje w ciągu roku po menopauzie 1. U mężczyzn proces osłabienia kości także cały czas postępuje wraz z wiekiem, choć bez tak mocnych spadków.
Wszystkie osoby dojrzałe są bardziej podatne na złamania i schorzenia związane z układem kostnym. Jednak naturalny spadek gęstości kości z wiekiem nie zawsze oznacza osteoporozę. O tej chorobie można mówić dopiero w sytuacji, gdy masa kostna jest 2,5 razy niższa od średniego wyniku zdrowych młodych osób. To można sprawdzić, wykonując badanie densytometrii.
W Polsce na diagnostykę decyduje się wciąż niewiele osób. NFZ szacuje, że osteoporozę może mieć ok. 1,7 mln Polaków, choć formalnie zdiagnozowanych jest 555 tys. osób (większość to kobiety) 2.
Jak wesprzeć zdrowie kości w wieku dojrzałym?
Osteoporoza jest uważana za chorobę nieuleczalną, jednak przy pomocy zdrowego stylu życia, urozmaiconej diety, mądrze dobranej suplementacji, a także odpowiednich ćwiczeń można spowolnić jej rozwój i zmniejszyć ryzyko groźnych złamań kości.
Natomiast jeśli masz do czynienia z naturalną utratą gęstości kości związaną z wiekiem i nie masz stwierdzonej osteoporozy, jest duża szansa, że możesz uniknąć tej choroby, jeśli holistycznie zadbasz o zdrowie swoich kości.
Dieta dla zdrowych i mocnych kości.
Badania naukowe Framingham Osteoporosis Study z udziałem ponad 5 tysięcy osób, które oceniały wpływ żywienia na stan kości, pozwalają stwierdzić, że dieta bogata w owoce i warzywa pomaga utrzymać gęstość kości i spowolnić utratę gęstości z wiekiem 3. Zaś osoby spożywające mniej niż 5 porcji warzyw i owoców dziennie mają większe ryzyko złamań kości biodrowej 4. Naukowcy uważają, że ochronny efekt warzyw i owoców jest osiągany dzięki temu, że produkty te zawierają:
- witaminę K. Pomaga ona kierować wapń do kości (o czym bardziej szczegółowo porozmawiamy dalej). Produkty bogate w witaminę K to warzywa liściaste, takie jak szpinak, jarmuż, botwina, brokuły, brukselka, kapusta, kalafior, szparagi i soja.
- magnez. Jest on niezbędny do odpowiedniego metabolizmu wapnia (więcej o tym w dalszej części artykułu). Produkty bogate w magnez to orzechy, zwłaszcza migdały, orzechy nerkowca i orzechy włoskie, nasiona, takie jak nasiona dyni, słonecznika i konopi, szpinak, szczaw, awokado, czekolada gorzka, banany, brukselka, kasza gryczana.
- potas. Ten minerał wpływa na metabolizm kości, ograniczając zbędne wydalanie wapnia przez nerki 5. Produkty bogate w potas to banany, awokado, bakłażany, pomidory, kapusta, dynia, szpinak, ziemniaki, marchewki, pomarańcze, ciecierzyca, soczewica, brokuły, śliwki, morele.
- witaminę C. Może ona hamować zbytnią aktywność osteoklastów - komórek, które niszczą minerały i kolagen w kościach, powodując tym samym ich rozpad, a także wspierać aktywność osteoblastów - komórek, odpowiedzialnych za tworzenie nowej tkanki kostnej 6. Produkty bogate w witaminę C to kiwi, cytrusy, owoce jagodowe, ananas, papryka, kapusta, szpinak, natka pietruszki, pomidory.
- karotenoidy, szczególnie likopen. Ten związek pomaga obniżyć stres oksydacyjny oraz markery rozpadu tkanki kostnej 7. Produkty bogate w likopen to pomidory (szczególnie przetworzone, np. w postaci koncentratu, sosów pomidorowych), arbuz, grejpfruty różowe, czerwona papryka, czerwona porzeczka, kapusta czerwona.
Badanie Framingham także zwraca uwagę na fakt, że osoby spożywające regularnie ryby i owoce morza, są w stanie zwiększyć gęstość swoich kości w porównaniu do osób, które nie spożywają tych produktów 8 . Naukowcy tłumaczą to wysoką zawartością białka i nienasyconych kwasów tłuszczowych 9 w rybach i owocach morza.
Wystarczająca podaż białka z dietą w połączeniu z wapniem to także ważny czynnik zdrowia kości. Co ciekawe, u uczestników badań, którzy mieli niedobór wapnia, wyższe spożycie białka podwyższało ryzyko złamań kości udowej 10. To podkreśla, że ważny jest balans oraz dbanie o podaż wszystkich niezbędnych organizmowi składników. Produkty bogate w wapń to mleko, jogurt, ser (twaróg, ser żółty, ser pleśniowy), warzywa liściaste: jarmuż, brokuły, szpinak, boćwina, tofu (serek sojowy), ryby z jadalnymi ościami: np. sardynki, śledzie, nasiona chia, orzechy włoskie, figi, fasola. A więcej rad o tym, jak otrzymać więcej wapnia z pożywienia, przeczytasz w osobnym artykule.
Swoją rolę w zdrowiu kości odgrywa także witamina B12. Jej niedobory są związane z utratą gęstości kości 11. Witamina B12 jest głównie obecna w produktach pochodzenia zwierzęcego. Oto kilka produktów bogatych w witaminę B12: mięso (wołowina, jagnięcina, wieprzowina), ryby (tuńczyk, łosoś, makrela, sardynki, śledź), skorupiaki (kraby, homary), drób (kurczak, indyk), produkty mleczne (mleko, jogurt, ser), jaja, wątroba.
Istnieje także lista pokarmów, których należy unikać w trosce o mocne kości:
- słodkie napoje gazowane. Napoje te mogą zawierać dużo fosforu, co może wpływać na równowagę wapnia i fosforu w organizmie i zwiększać ryzyko złamań kości 12.
- alkohol. Nadmiernie spożywany alkohol może prowadzić do osłabienia kości 13.
- nadmiar kofeiny. Duże ilości kofeiny u osób dojrzałych mogą być czynnikiem rozwoju osteoporozy 14.
- rafinowane węglowodany i fast foody. Nadmierna konsumpcja produktów wysoko przetworzonych i bogatych w cukry proste, a także zawierających często dużo soli, tłuszczów nasyconych i niezdrowych dodatków, obniża zdolność organizmu do utrzymania gęstości kości 15.
Styl życia i aktywność fizyczna dla zdrowia kości.
Regularna aktywność fizyczna jest kluczowym elementem utrzymania zdrowych kości. Ruch pobudza proces tworzenia nowej tkanki kostnej oraz zwiększa jej gęstość. Najczęściej osobom dojrzałym zaleca się łagodne formy ruchu, np. nordic walking, który także ma dobroczynne działanie na układ sercowo-naczyniowy oraz znacznie mniej obciąża stawy niż np. bieganie czy inne treningi cardio. Więcej o zaletach nordic walking przeczytasz w osobnym artykule.
Do wzmocnienia kości poprzez stymulowanie produkcji komórek kostnych przyczynia się także trening siłowy, w tym podnoszenie ciężarów lub ćwiczenia oporowe. Regularne ćwiczenia siłowe mają zdolność oddziaływania na strukturę, wygląd kości, ich kształt, wielkość oraz gęstość. To pomaga obniżyć ryzyko wystąpienia osteoporozy i spowolnić jej rozwój, zwiększa wytrzymałość kości oraz ich odporność na złamania. Więcej informacji o tym znajdziesz w tym tekście.
Jeśli chodzi o styl życia, to ważne jest także unikanie palenia papierosów. Badania udowadniają, że palenie przyśpiesza utratę gęstości kości i zmiany osteoporotyczne. Przy czym u byłych palaczy naukowcy nie obserwowali takich zmian 16, co oznacza, że nigdy nie jest za późno, by rzucić palenie.
Niemniej ważny dla zdrowych kości jest także regenerujący sen. Kobiety dojrzałe pracujące na nocnych zmianach mają 37% wyższe ryzyko złamania kości udowych i nadgarstków w porównaniu do kobiet, które pracują w ciągu dnia 17. Prawidłowe rytmy dobowe oraz nieprzerywany sen w nocy to podstawa prawidłowego funkcjonowania całego organizmu, w tym jego układu kostnego. Jak zadbać o odżywczy sen, dowiesz się z tego artykułu.
Suplementacja dla zdrowia kości - co musisz wiedzieć?
Jeśli chcesz zadbać o mocne kości, to urozmaicona dieta bogata w białko, warzywa, owoce, zdrowe tłuszcze, a także inne produkty wymienione powyżej w rozdziale o żywieniu to podstawa. Jednak nawet odżywiając się zdrowo, często nie dostarczamy sobie wszystkich niezbędnych składników w odpowiednich ilościach. Co więcej, badania pokazują, że najczęściej mamy niedobory właśnie tych substancji, które mają bezpośredni wpływ na zdrowie kości (m.in. witamina D czy magnez, o czym porozmawiamy za chwilę).
Warto uzupełnić swoją zdrową dietę i aktywny styl życia w mądrze dobrane suplementy, które pomogą zniwelować te niedobory. Jednak zanim podejmie się decyzję o zakupie reklamowanego specyfiku typowo “na kości”, warto zgłębić temat. Niewłaściwe suplementy diety mogą nie tylko nie przynieść efektów, lecz nawet poważnie zaszkodzić zdrowiu.
Czy warto suplementować wapń?
Kiedy słyszymy “suplement dla mocnych kości”, pierwsze skojarzenie, które pojawia się u większości osób, to wapń. Jednak tkanka kostna ma dużo bardziej skomplikowaną strukturę.
Głównymi minerałami występującymi w kościach są wapń i fosfor. Dodatkowo, obecne są także jony magnezu, sodu, potasu i cytrynianu 18,19. Minerały stanowią średnio 60-70% suchej tkanki kostnej 20. Reszta to głównie struktury białkowe (kolagen i inne).
Prawidłowa budowa i struktura kości zależy od wielu czynników, przede wszystkim od działania systemu hormonalnego. To hormony regulują procesy związane z tworzeniem kości, utrzymaniem i ich rozpadem, a także kontrolują przyswajanie minerałów (np. wapnia):
- Hormony tarczycy. Tyroksyna (T4) i trójjodotyronina (T3) wpływają na tempo metabolizmu, a także na procesy tworzenia i rozpadu kości. Nadmierna aktywność tarczycy (nadczynność) może prowadzić do przyśpieszonego niszczenia tkanki kostnej, podczas gdy niedoczynność tarczycy może hamować proces tworzenia nowych kości.
- Parathormon (PTH). PTH jest produkowany przez przytarczyce i reguluje poziom wapnia we krwi. W przypadku niskiego stężenia wapnia, PTH stymuluje uwalnianie wapnia z kości, aby podnieść jego poziom we krwi. Długotrwała nadmierna aktywność PTH może doprowadzić do utraty masy kostnej.
- Kalcytonina. Jest wytwarzana przez komórki tarczycy i działa przeciwnie do PTH. Obniża stężenie wapnia we krwi poprzez hamowanie uwalniania wapnia z kości.
- Hormony płciowe. Estrogeny wspierają aktywność osteoblastów, komórek odpowiedzialnych za tworzenie nowej tkanki kostnej. U kobiet, spadek poziomu estrogenów w okresie menopauzy prowadzi do zwiększonej utraty masy kostnej i ryzyka osteoporozy.
- Hormon wzrostu. Stymuluje wzrost ciała i pobudza aktywności osteoblastów.
Wszystkie te hormony współdziałają, aby utrzymać równowagę. Zatem chcąc mieć zdrowie kości, warto zadbać o balans układu hormonalnego i zdrowie organizmu jako całości. Sama suplementacja wapnia w tym przypadku nie jest wyjściem. Przyjęty w postaci tabletki wapń nie równa się wapń przyswojony i skierowany do kości.
Co więcej, suplementacja wapnia może mieć poważne konsekwencje zdrowotne, np. w postaci kamicy nerkowej czy chorób serca. Wyniki niemieckich badań naukowych wykazały, że osoby, które polegały na suplementach jako głównym źródle wapnia, miały prawie 3 razy większe ryzyko zawału w porównaniu z tymi, którzy nie sięgali po tego typu dodatki 21. Dużo bezpieczniejszą opcją zapewnienia sobie odpowiedniej ilości tego pierwiastka jest różnorodna dieta bogata w wapń. Tym bardziej, że produkty spożywcze oferują go pod dostatkiem. Więcej na ten temat przeczytasz w osobnym artykule.
Jak działa “trójkąt zdrowych kości”?
Choć suplementacja wapniem nie jest uniwersalnym rozwiązaniem, są sposoby na to, by wspomóc organizm w efektywnym przyswajaniu tego pierwiastka z pożywienia i kierowaniu go do kości (zamiast do nerek czy naczyń krwionośnych). Czas poznać bliżej “złoty trójkąt zdrowych kości”, czyli witaminę D3, witaminę K2 i magnez.
Działanie tych związków w naszym organizmie jest powiązane ze sobą na wielu płaszczyznach:
- Witamina D reguluje przyswajanie wapnia w jelicie cienkim oraz aktywność parathormonu (który kontroluje prawidłowy poziom wapnia we krwi). W warunkach jej niedoboru jesteśmy w stanie wchłonąć zaledwie 15% wapnia z diety 22. Takie działanie ma jednak tylko aktywna forma witaminy D, do powstania której jest niezbędny… magnez!
- Magnez, oprócz tego, że wspiera powstawanie aktywnej formy witaminy D w organizmie, także wpływa na parathormon (PTH). Niedobór magnezu oznacza niski poziom PTH. To z kolei także zaburza gospodarkę wapniową. Co więcej, niski poziom magnezu prowadzi także do większego wydalania wapnia z moczem 23.
- Witamina K2 aktywuje w naszym organizmie specjalistyczne proteiny, które wychwytują zbędny wapń z krwi i tkanek miękkich i kierują go do kości 24. Witamina K2 działa synergicznie z witaminą D.
Niedobory tych składników są powszechne. 90% ludzi w Polsce może brakować witaminy D 25, 90% mężczyzn oraz 70% kobiet w naszym kraju nie spożywa wystarczająco magnezu 26. Dlatego warto dodać właśnie te składniki do swojej codziennej rutyny suplementacyjnej.
Z kolei witamina K2 w naszym organizmie jest wytwarzana głównie przez bakterie jelitowe 27. Z wiekiem ich ilość i różnorodność maleje, co oznacza także spadek produkcji K2. Dlatego przyjmowanie dodatkowej witaminy K2 może szczególnie wspomóc osoby dojrzałe.
Baza na co dzień dla kobiet 50+ lat oraz Magnez z witaminą B6 od nikalab na straży zdrowia kobiety dojrzałej.
Okres okołomenopauzalny często jest wyzwaniem dla kobiety, zarówno z powodu strachów i mitów z nim związanych, lecz także z powodu pogorszenia się stanu zdrowia. Okres dojrzałości nie musi jednak oznaczać ograniczenia aktywności czy utraty zdrowia. Właściwe podejście i dbałość o organizm może pomóc w zachowaniu świetnego zdrowia, samopoczucia i wyglądu. Poprzez holistyczne podejście, które obejmuje odpowiednią dietę, aktywność fizyczną, odpowiednią ilość snu oraz zarządzanie stresem, kobieta może skutecznie zarządzać objawami okołomenopauzalnymi, utrzymać zdrowe kości i układ sercowo-naczyniowy, a także utrzymać poziom energii i promienny wygląd.
Wesprzeć kobietę na tym etapie życiowym to cel, który przyświecał nam podczas tworzenia suplementów diety nikalab. W Bazie na co dzień 50+ lat zawarliśmy składniki, które pomagają uzupełnić najczęściej występujące niedobory i mają udowodniony w badaniach klinicznych wielowymiarowy wpływ na zdrowie, samopoczucie i urodę (więcej informacji na temat składników suplementów diety nikalab znajdziesz tu).
Baza na co dzień dla kobiet 50+ lat to zestaw witamin, przeciwutleniaczy oraz kwasów Omega-3 (DHA+EPA) dobrany w oparciu o potrzeby organizmu dojrzałego. Oto niektóre z właściwości składników potwierdzone naukowo, w badaniach:
- witamina E pomaga chronić komórki przed stresem oksydacyjnym, wspiera naturalne mechanizmy obronne, które stają się mniej skuteczne wraz z upływem lat,
- koenzym Q10 spowalnia produkcję wolnych rodników, które uszkadzają komórki i przyśpieszają starzenie; zmniejsza także widoczne zmarszczki i poprawia gładkość skóry.
- witamina A przyczynia się do utrzymania prawidłowego stanu skóry i śluzówek,
- kwas foliowy i kwasy Omega-3 (DHA+EPA) pomagają dbać o odporność, która słabnie z wiekiem. Ich niedobór może prowadzić do przewlekłych stanów zapalnych. Badania sugerują, że niedobór kwasów Omega-3 może zwiększać ryzyko wystąpienia pewnych nowotworów, takich jak rak jelita grubego i piersi.
- kwasy Omega-3 (DHA+EPA) i witamina E pomagają chronić przed pogorszeniem funkcji poznawczych oraz ryzykiem wystąpienia chorób neurodegeneracyjnych (np. Alzheimera),
- witamina B12 wspiera układ nerwowy i wpływa na jakość snu,
- kwasy EPA i DHA (Omega-3) wspierają zdrowie serca, utrzymanie właściwego ciśnienia krwi i prawidłowego lipidogramu,
- cholina przyczynia się do właściwego przetwarzania tłuszczów oraz prawidłowej pracy wątroby.
Baza zawiera także witaminy D3 i K2, które regulują wchłanianie i wykorzystanie wapnia w organizmie i których wkład w utrzymanie gęstości kości ciężko jest przecenić.
Idealnym uzupełnieniem Bazy na co dzień 50+ lat jest Magnez z witaminą B6 od nikalab. Magnez jest tzw. makroskładnikiem, co oznacza, że nasze ciało potrzebuje go w dość dużej ilości. Dlatego umieściliśmy wysoce przyswajalną i biodostępną formę tego minerału (cytrynian trimagnezu) w osobnym suplemencie diety, by można było wygodnie dostarczyć sobie jego odpowiednią ilość.
Połączenie Bazy na co dzień 50+ lat z Magnezem od nikalab pozwala “złotemu trójkątowi zdrowych kości” (witamina D, witamina K i magnez) najbardziej efektywnie zrealizować swoje zadanie. W efekcie wapń, który znajdzie się w produktach na Twoim talerzu, będzie mógł optymalnie się wchłonąć, dotrzeć do tkanki kostnej i ją odbudować.
*Jeśli Twój lekarz zaleci Ci dodatkowo suplementację wapnia, witamina D, witamina K i magnez zawarte w suplementach diety nikalab, wspomogą jego przyswajanie i wykorzystanie.
Bibliografia:
- Hunter DJ, Sambrook PN. Bone loss. Epidemiology of bone loss. Arthritis Res. 2000;2(6):441-5. doi: 10.1186/ar125. Epub 2000 Aug 3. PMID: 11094456; PMCID: PMC128872.
- “NFZ o zdrowiu. Osteoporoza”, Warszawa, listopad 2019 Centrala Narodowego Funduszu Zdrowia Departament Analiz i Strategii.
- Sahni S, Mangano KM, McLean RR, Hannan MT, Kiel DP. Dietary Approaches for Bone Health: Lessons from the Framingham Osteoporosis Study. Curr Osteoporos Rep. 2015 Aug;13(4):245-55. doi: 10.1007/s11914-015-0272-1. PMID: 26045228; PMCID: PMC4928581.
- Byberg L, Bellavia A, Orsini N, Wolk A, Michaelsson K. Fruit and vegetable intake and risk of hip fracture: A cohort study of Swedish men and women. J Bone Miner Res. 2014
- Lemann J, Jr, Pleuss JA, Gray RW. Potassium causes calcium retention in healthy adults. J Nutr. 1993;123(9):1623–1626.
- Gabbay KH, Bohren KM, Morello R, Bertin T, Liu J, Vogel P. Ascorbate synthesis pathway: dual role of ascorbate in bone homeostasis. J Biol Chem. 2010;285(25):19510–19520.
- Mackinnon ES, Rao AV, Josse RG, Rao LG. Supplementation with the antioxidant lycopene significantly decreases oxidative stress parameters and the bone resorption marker N-telopeptide of type I collagen in postmenopausal women. Osteoporos Int. 2011;22(4):1091–1101.
- Farina EK, Kiel DP, Roubenoff R, Schaefer EJ, Cupples LA, Tucker KL. Protective effects of fish intake and interactive effects of long-chain polyunsaturated fatty acid intakes on hip bone mineral density in older adults: the Framingham Osteoporosis Study. Am J Clin Nutr. 2011;93(5):1142–1151.
- Mangano KM, Sahni S, Kerstetter JE, Kenny AM, Hannan MT. Polyunsaturated Fatty Acids and Their Relation with Bone and Muscle Health in Adults. Curr Osteoporos Rep. 2013
- Sahni S, Mangano KM, McLean RR, Hannan MT, Kiel DP. Dietary Approaches for Bone Health: Lessons from the Framingham Osteoporosis Study. Curr Osteoporos Rep. 2015 Aug;13(4):245-55. doi: 10.1007/s11914-015-0272-1. PMID: 26045228; PMCID: PMC4928581.
- Tucker KL, Hannan MT, Qiao N, Jacques PF, Selhub J, Cupples LA, Kiel DP. Low Plasma Vitamin B(12) Is Associated With Lower BMD: The Framingham Osteoporosis Study. J Bone Miner Res. 2005;20(1):152–158.
- Chen L, Liu R, Zhao Y, Shi Z. High Consumption of Soft Drinks Is Associated with an Increased Risk of Fracture: A 7-Year Follow-Up Study. Nutrients. 2020 Feb 19;12(2):530. doi: 10.3390/nu12020530. PMID: 32092922; PMCID: PMC7071508.
- Sampson HW. Alcohol's harmful effects on bone. Alcohol Health Res World. 1998;22(3):190-4. PMID: 15706795; PMCID: PMC6761900.
- Cooper C, Atkinson EJ, Wahner HW, O'Fallon WM, Riggs BL, Judd HL, Melton LJ 3rd. Is caffeine consumption a risk factor for osteoporosis? J Bone Miner Res. 1992 Apr;7(4):465-71. doi: 10.1002/jbmr.5650070415. PMID: 1609631.
- Muñoz-Garach A, García-Fontana B, Muñoz-Torres M. Nutrients and Dietary Patterns Related to Osteoporosis. Nutrients. 2020 Jul 3;12(7):1986. doi: 10.3390/nu12071986. PMID: 32635394; PMCID: PMC7400143.
- Trevisan C, Alessi A, Girotti G, Zanforlini BM, Bertocco A, Mazzochin M, Zoccarato F, Piovesan F, Dianin M, Giannini S, Manzato E, Sergi G. The Impact of Smoking on Bone Metabolism, Bone Mineral Density and Vertebral Fractures in Postmenopausal Women. J Clin Densitom. 2020 Jul-Sep;23(3):381-389. doi: 10.1016/j.jocd.2019.07.007. Epub 2019 Jul 10. PMID: 31350204.
- Swanson CM. Sleep disruptions and bone health: what do we know so far? Curr Opin Endocrinol Diabetes Obes. 2021 Aug 1;28(4):348-353. doi: 10.1097/MED.0000000000000639. PMID: 33965968; PMCID: PMC8244577.
- Joseph A. Lorenzo, Ernesto Canalis, Lawrence G. Raisz, CHAPTER 29 - Metabolic Bone Disease, Editor(s): Shlomo Melmed, Kenneth S. Polonsky, P. Reed Larsen, Henry M. Kronenberg, Williams Textbook of Endocrinology (Twelfth Edition), W.B. Saunders, 2011, Pages 1305-1349, ISBN 9781437703245
- Elise F. Morgan, Louis C. Gerstenfeld, Chapter 2 - The bone organ system: form and function, Editor(s): David W. Dempster, Jane A. Cauley, Mary L. Bouxsein, Felicia Cosman, Marcus and Feldman's Osteoporosis (Fifth Edition), Academic Press, 2021, Pages 15-35, ISBN 9780128130735.
- Boskey AL. Bone composition: relationship to bone fragility and antiosteoporotic drug effects. Bonekey Rep. 2013 Dec 4;2:447. doi: 10.1038/bonekey.2013.181. Erratum in: Bonekey Rep. 2015;4:710. PMID: 24501681; PMCID: PMC3909232.
- Li K., Kaaks R., Linseisen J. i inni, “Associations of dietary calcium intake and calcium supplementation with myocardial infarction and stroke risk and overall cardiovascular mortality in the Heidelberg cohort of the European Prospective Investigation into Cancer and Nutrition study (EPIC-Heidelberg)”. Heart 2012r.
- Khazai N, Judd SE, Tangpricha V. Calcium and vitamin D: skeletal and extraskeletal health. Curr Rheumatol Rep. 2008 Apr;10(2):110-7. doi: 10.1007/s11926-008-0020-y. PMID: 18460265; PMCID: PMC2669834.
- Bonny O, Rubin A, Huang CL, Frawley WH, Pak CY, Moe OW. Mechanism of urinary calcium regulation by urinary magnesium and pH. J Am Soc Nephrol. 2008 Aug;19(8):1530-7. doi: 10.1681/ASN.2007091038. Epub 2008 Apr 30. PMID: 18448585; PMCID: PMC2488265.
- Maresz K. Proper Calcium Use: Vitamin K2 as a Promoter of Bone and Cardiovascular Health. Integr Med (Encinitas). 2015 Feb;14(1):34-9. PMID: 26770129; PMCID: PMC4566462.
- Agnieszka Rusińska et al. Front Endocrinol (Lausanne). 2018 May 31;9:246. Vitamin D Supplementation Guidelines for General Population and Groups at Risk of Vitamin D Deficiency in Poland-Recommendations of the Polish Society of Pediatric Endocrinology and Diabetes and the Expert Panel With Participation of National Specialist Consultants and Representatives of Scientific Societies.
- Jarosz M. (red.) Normy żywienia dla populacji Polski i ich zastosowanie, Instytut Zdrowia Publicznego, 2020r.
- Wagatsuma K, Yamada S, Ao M, et al. Diversity of Gut Microbiota Affecting Serum Level of Undercarboxylated Osteocalcin in Patients with Crohn's Disease. Nutrients. 2019;11(7):1541. Published 2019 Jul 8.

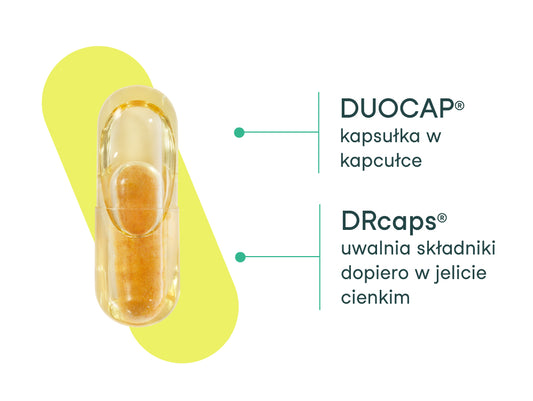
Co wyróżnia naszą kapsułkę?
Kapsułka nikalab zachwyca nie tylko wyglądem, ale też swoim działaniem. Przy jej produkcji zastosowaliśmy 2 innowacyjne technologie - DRcaps® i DUOCAP®. DRcaps®...








